Konsultasiya üçün qəbula yazılın
Qəbula yazıl
Əməliyyat uğurla başa çatdı. 20 dəqiqə müddətində sizinlə əlaqə saxlayacağıq.
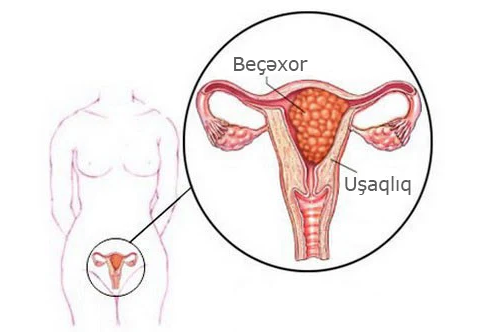
Molyar hamiləlik və ya beçəxor — patoloji hamiləliyin bir növü olub, döl yumurtasının nadir rast gəlinən xromosom patologiyasıdır. Əksər hallarda hamiləlik zamanı yaranır və xorion xovlarının maye tərkibli qovuqcuqlara çevrilməsilə xarakterizə olunur. Bu zaman embrionun normal inkişafı mümkün olmur. Təbabətdə inkişaf etməyən embriona mol deyildiyindən, xəstəliyin adına da «molyar hamiləlik» deyilir.
Qeyd etdiyimiz kimi, beçəxor çox nadir xəstəliklərdəndir — təxminən hər 1500 qadından birində (0,02-0,8%) rast gəlinir. O, adətən hamiləliyin ikinci ayında diaqnostika olunur, lakin, bəzən gec — 20-30-cu həftələrdə aşkarlanır.
Patologiyanın səbəbləri dəqiq bəlli deyil, amma, əksər mütəxəssislər xromosom dəstində olan pozğunluğa üstünlük verir. Beçəxor adətən hamiləlik vaxtı diaqnostika edilir, lakin, abort, düşük və hətta doğuşdan sonra da inkişaf edə bilər.
Beçəxor zamanı embrionda atadan iki xromosom dəsti olur, ananınkı isə – ya tam olur, ya da, heç olmur. Bu, o zaman baş verir ki, xromosomu olmayan boş yumurtahüceyrə mayalanır və yaxud bir yumurtahüceyrəni iki spermatozoid mayalandırır. Uyğun olaraq tam və natamam beçəxor ayırd edilir:
Həmçinin sadə və invaziv beçəxor ayır edilir. İkinci halda beçəxor uşaqlığın divarına daxil olaraq, onu dağıdır. İnvaziv beçəxor daxili qanaxma riski ilə təhlükəlidir.
Molyar hamiləliyə şəraityaradıcı amillər aşağıdakılardır:
Hazırda xəstəliyi bəzi virus və parazitlərin törədə bilməsi kimi versiyalar da var.
Adətən xəstəlik erkən mərhələlərdə adi hamiləlikdən fərqlənmir. Eyni zamanda xəstəlik onunla təhlükəlidir ki, qadınların yarısından çoxsunda ilk iki ay ərzində gizli formada keçir.
Hamiləliyin erkən mərhələlərində beçəxorun aşağıdakı əlamətləri ola bilər:
Adətən molyar hamiləlikdə uşaqlığın ölçüləri öz normasından böyük olur. Lakin bəzi hallarda bu əlamət təsdiq olunmur və orqanın ölçüləri normaya uyğun gəlir.
Nəzərə alsaq ki, belə dölün sağ qalması mümkün deyil, xəstəliyin əlverişli nəticəsi onun özbaşına düşməsidir, hansı ki, heç bir fəsadla müşayiət olunmur və qadının gələcəkdə mayalanma qabiliyyəti saxlanılır. Qeyri-qənaətbəxş sonluqda düşük sonralar müxtəlif ağırlıqlı patologiyalara gətirir.
Yuxarıda qeyd etdiyimiz kimi beçəxor pasientlərin bəzilərində müəyyən fəsadlar verə bilər. Beləki, beçəxor keçirmiş qadınların təxminən üçdə birində sonsuzluq inkişaf edir, 14%-ində aybaşı tsikli pozulur və ya tamamilə dayanır, bədxassəli şişlərin yaranma riski yüksəlir.
Növbəti hamiləliklərdə döldə patologiyaların və doğuş fəsadlarının inkişaf riski artır.
Amma ən təhlükəli nəticə xoriokarsinoma – bədxassəli trofoblastik şişin inkişafıdır. Müalicə edilmədikdə, o, xəstənin ölümünə səbəb ola bilər.
Molyar hamiləliyin əlamətləri xəstəliyin formasından və ağırlıq dərəcəsindən asılıdır.
Natamam beçəxorda diaqnostika çətinləşə bilər, çünki, çox vaxt uşaqlığın ölçüləri normal hamiləliyə uyğun gəlir. Bu o zaman olur ki, cift tam zədələnmir. Lakin, gec-tez dölün ölümü ilə nəticələnir.
Tam beçəxorda patologiya daha asan aşkarlanır. Uşaqlıqda embrionun heç bir inkişaf əlaməti olmur, lakin, ölçüləri normanı bir neçə dəfə ötür. Uşaqlıq boşluğu qovuqcuqlar və ödemli xovlarla dolu olur.
Beçəxorun invaziv formasında əsas əlamət – ağır daxili qanaxmadır. Qadın başağrısından, qarnın köpməsindən, daxildə ağırlıq hissindən, oma və belə yayılan küt-göynədici ağılardan şikayətlənə bilər. Bu, aqressiv xovların uşaqlığın cisminə daxil olması səbəbindən baş verir. Pasientlərin təqribən 7%-i ürəkdöyünmədən, ətrafların titrəməsindən, qalxanvari vəzin böyüməsindən şikayətlənir.
Beçəxor nadir patologiyalara aid olduğundan diaqnoz qoyarkən səhvən adi açılış, çoxsululuq, fibromioma fonunda inkişaf edən hamiləlik kimi qiymətləndirilə bilər.
Xəstəliyin əsas əlamətləri — uşaqlıq yolundan qovuqcuqların xaric olması və uşaqlığın ölçülərinin böyüməsidir.
Bədxassəli şişə çevrildikdə uşaqlıq yolunda, ağciyərlərdə, baş beyində metastazlar inkişaf edə bilər. Belə pasientlərdə öskürək və qanlı bəlğəm ifrazı, güclü başağrıları, ürəkbulanma, başgicəllənmə ola bilər.
Əgər molyar hamiləliyə şübhə yaranarsa, qadına aşağıdakı müayinələr təyin olunur:
USM-də uşaqlığın böyüməsilə yanaşı yumurtalıq kistaları, uşaqlıq boşluğunun xırdadənəli kütlə ilə dolu olması aşkar oluna bilər.
Müalicədən sonra çıxarılmış toxumaların histoloji müayinəsi, ağciyərlərin rentgenoqrafiyası aparılır. Həmçinin müntəzəm olaraq 2 həftədən bir qanda XQ-nin səviyyəsi təyin olunur. Bu tədbirlər ondan ötrü lazımdır ki, xəstəliyin bədləşməsi vaxtında aşkar edilsin. Aparılan müalicəyə baxmayaraq XQ-nin heç azalmayaraq yüksək səviyyədə qalması şişin digər orqanlara yayılmasına işarə ola bilər.
Müasir dövrdə beçəxor müxtəlif üsullarla müalicə edilir. Əksər hallarda onu vakuum-aspirasiyanın köməyilə çıxarırlar. Belə üsul ilk növbədə o qadınlar üçün aktualdır ki, gələcəkdə uşaq doğmağı planlaşdırır.
Çox vaxt beçəxor uşaqlıq boşluğundan öz-özünə qovulur. Amma bu halda da uşaqlıq boşluğunu tam təmizləmək üçün vakuum-aspirasiya aparılır. Bəzən abort tam olmaya bilər. Uşaqlıqda patoloji toxumanın qalmasını XQ-nin yüksək səviyyəsinə görə bilmək mümkündür.
Əgər uşaqlıq boşluğunda beçəxorun qovuqcuqları qalmış olarsa – uşaqlığın küretajı göstərişdir. Onu servikal kanalı genişləndirməklə aparırlar. Çıxarılmış material histoloji müayinəyə göndərilir ki, hüceyrələrin bədləşməsi istisna edilsin.
Vakuum-aspirasiya küretaja nisbətən daha yüngül üsul hesab edilir, çünki bu zaman uşaqlığın divarının zədələnməsi, infeksiyalaşma və qanaxma riski minimaldır.
Qeyd etmək lazımdır ki, küretaj da vakuum-aspirasiya kimi uşaqlıq boşluğunda patoloji materialın qalmayacağına tam təminat vermir. Qaşınmadan sonra qalıq qalma ehtimalı natamam MH-də 11%, tam MH-də isə — 18-29%-ə çatır. Buna stabil trofoblastik neoplaziya və ya davamlı molyar hamiləlik deyilir.
Həm vakuum-ekstraksiya, həm də, uşaqlıq boşluğunun qaşınması ümumi və yerli anesteziya altında aparıla bilər. Adətən abortdan əvvəl pasientə Oksitosin vurulur ki, uşaqlıq yaxşı yığılsın.
Yumurtalıq kistalarının çıxarılmasına ehtiyac yoxdur, çünki, beçəxor çıxarıldıqdan sonra onlar öz-özünə sovrulub gedir. Sonrakı bir neçə gün ərzində pasientə uşaqlığın yığılmasını artıran preparatlar, antibiotiklər, qarnın aşağısına soyuq kompres təyin olunur. Mənfi rezusu olan qadınlara, əsas da natamam beçəxorda, immunoqlobulin təyin olunur.
Abortdan sonrakı müalicə xəstəliyin pasient üçün təhlükə törədə biləcək əlamətlərinə qarşı yönəldilməlidir. Bunlara qalxanvari vəzin fəaliyyətinin pozulması, anemiya, preeklampsiya aiddir.
Müalicə düzgün aparılarsa patologiyanın təkrarlanma riski çox deyil və 1%-i keçmir.
Əgər xəstəlik güclü qanaxma, uşaqlığın 20 həftəlik hamiləlik boyda böyüməsi ilə müşayiət olunarsa — uşaqlığın laparotomik üsulla çıxarılması məsləhət görülə bilər. Yumurtalıqlar bu zaman saxlanılır.
Beçəxor çıxarıldıqdan sonra terapiyanın ikinci mərhələsi başlayır, hansı ki, əsas məsələ qadının qanında XQ-nin səviyyəsinə nəzarət etməkdir. Əvvəllər hesab edilirdi ki, bu patologiyası olan bütün pasientlər kimyaterapiya almalıdır. Hazırda bu müalicə o halda təyin olunur ki, pasientdə xoriokarsinomanın inkişaf riski yüksək olsun.
Abortdan təxminən 4 həftə sonra aybaşı gəlməlidir. Əksər hallarda, o, adi menstruasiyadan heç nə ilə fərqlənmir.
Əgər təmizlənmədən sonra 7 həftə ərzində aybaşı gəlmirsə, həkimə müraciət etmək lazımdır. Aybaşının olmaması orqanizmdə pozğunluqdan xəbər verir və qulaqardına vurula bilməz. Bunlara iltihabi proses, müxtəlif infeksion xəstəliklər, hormonal pozğunluq aiddir.
Həmçinin oxuyun: Aybaşı ləngiməsi – hansı səbəbləri var, nə zaman normal, nə zaman patologiya sayılır?
Diqqət! Pis qoxu, zəiflik, başgicəllənmə, qarın boşluğunda diskomfort ilə müşayiət olunan çoxqanlı aybaşı diqqəti cəlb etməlidir!
Əgər qadında beçəxor xaric edildikdən sonra da XQ yuxarı səviyyədə qalırsa, bədləşmə və metastazlar olarsa – kimyaterapiya mütləqdir. Bu müalicə üsulu güclü qanaxmalarda da tələb olunur.
Proses bədləşdikdə aşağıdakı müalicə tədbirləri gərəkdir:
Kimyaterapiyanın sxemi və preparatların seçimini həkim pasientin ümumi sağlamlıq vəziyyəti və fərdi xüsusiyyətlərini nəzərə alaraq aparır. Bu məqsədlə ən çox Metotreksat istifadə edilir. Onu XQ-nin səviyyəsi normallaşana və menstrual tsikl bərpa olana qədər qəbul etmək lazımdır.
Kimyaterapiya tablet və həmçinin əzələ- və ya venadaxili inyeksiyalar şəklində təyin edilir.
Trofoblastik şişdə XQ-nin səviyyəsi aşağı olduqda, qaraciyər və baş beyində metastazlar olmadıqda – proqnoz qənaətbəxş hesab edilir. Sağalma üçün sonuncu hamiləliyin müddəti vacibdir — o, dörd ayı keçməməlidir.
XQ-nin səviyyəsi yuxarı olduqda, şiş uşaqlıqdan kənara çıxdıqda, kimyaterapiya effektsiz olduqda, şişin inkişafa başlaması normal hamiləlikdən sonra olduqda — proqnoz qeyri-qənaətbəxş hesab edilir.
Mütəxəssislərin məlumatlarına əsasən qadınların 90%-ində aybaşının normallaşmasında problem olmur, 70%-i isə bir neçə aydan sonra hamilə qalmağa qadirdir.

Şiş çıxarıldıqdan sonra qadın 1-1,5 il ərzində həkim nəzarətində olmalıdır. Bu müddət ərzində hamilə qalmaq qadağandır. Çünki həkimlər müalicədən keçən bu qısa müddət ərzində yeni mayalanmanın xəstəliyi geri qaytarmayacağına təminat verə bilmir.
Bu müddət ərzində qadın yeni hamiləlikdən qorunmalıdır. Dərman seçimini özbaşına deyil, həkimin məsləhəti ilə etmək lazımdır. Düzgün seçilmiş hormonal preparatlar təkcə arzuolunmaz hamiləlikdən qorumur, həm də, yumurtalıqların fəaliyyətinə müsbət təsir göstərir, hormonal fonu stabilləşdirir, hansı ki, gələcəkdə hamilə qalmağa yaxşı zəmin yaradır.
Beçəxordan sonra yeni hamiləlik 1,5-2 ildən tez baş verməməlidir. Bu müddətdən tez planlaşdırma döldə patologiyaların inkişafı və doğuş fəsadları ilə təhlükəlidir. Kimyaterapiya keçirmiş pasientlər bu mənada daha diqqətli olmalıdır.
Hamiləlik baş verdikdə qadın təcili şəkildə həkim məsləhətxanasında qeydiyyata durmalıdır. Bütün hamiləlik boyu, o, həkimlərin ciddi nəzarəti altında qalmalıdır.
Nəzərə alsaq ki, beçəxor xromosom olmayan defektli yumurtahüceyrədən inkişaf edir, embrioloq belə vəziyyətə təsir edə bilmir.
Süni mayalanma zamanı natamam beçəxorun inkişafı mümkün deyil, çünki, prosedur zamanı yumurtahüceyrə yalnız bir spermatozoidlə mayalandırılır.
Yuxarıda söylənilənlərdən aydın olur ki, süni mayalanma zamanı beçəxorun inkişaf riski çox deyil və təbii yolla baş vermiş hamiləlik göstəricisini aşmır.
Bu xəstəliyin qarşısını almaq üçün spesifik bir tədbir yoxdur. Patologiya nadir rast gəlindiyi üçün az öyrənilmişdir. Əsas profilaktik tədbir iki il ərzində yeni hamiləlikdən qorunmaqdır. Çünki, hətta qadının ümumi vəziyyəti qənaətbəxş və hətta analizləri yaxşı olarsa belə, residiv riski yüksəkdir.
Ümumi profilaktik tədbirlərə aiddir:
Baxmayaraq ki, bu patologiya nadir rast gəlinir, təhlükəli və gözlənilməz fəsadları ilə seçilir. Hamiləlik zamanı zəiflik hiss edən qadın həkimə müraciət etməlidir. Vaxtında həkim məsləhətxanasında qeydiyyata durub, müntəzəm analizlərin verilməsi böyük əhəmiyyət kəsb edir.
Əməliyyat uğurla başa çatdı. 20 dəqiqə müddətində sizinlə əlaqə saxlayacağıq.
Saytda verilən məlumatlar yalnız informasion xarakter daşıyır. Özbaşına müalicə sizin sağlamlığınıza ziyan vura bilər! Hər bir məsələ barəsində öz müalicə həkiminizlə əlaqə saxlayın.